ЭДС анализ – что это такое, метод исследования, недостатки диагностики
Часто при прохождении медицинских осмотров требуется сдать кровь на ЭДС или на RW. Какое заболевание выявляется в ходе анализа? Какие нормы у исследования? Как подготовиться к забору крови? Что делать в случае положительного результата?
Что такое анализ крови на ЭДС
ЭДС – экспресс-метод диагностики сифилиса. Также носит название RW, являясь сокращением от «реакция Вассермана». Анализ назван в честь ученого, впервые предложившего такой вид исследования. ЭДС-анализ крови известен давно как недорогой быстрый способ диагностики сифилиса. Это исследование входит в список необходимых при диспансеризации. Его простота и информативность позволяет выявлять опасное заболевание на начальных стадиях. Если вовремя не выявить болезнь и не лечить, то она прогрессирует, поражая органы, перерастая в хроническую форму. При ранней диагностике заболевание успешно лечится.
 Анализ ЭДС или RV
Анализ ЭДС или RVМетод исследования
Возбудителем сифилиса является бактерия бледная трепонема. ЭДС – косвенный метод серологической диагностики, так как не обнаруживает бактерию, но выявляет антитела, выработанные организмом для борьбы с болезнью. Анализ покажет наличие в крови возбудителя сифилиса через 6 недель после предполагаемого заражения.
Расшифровка анализа
У исследования нет норм и референсных значений. Анализ крови на RW или отрицательный, или положительный. В случае отрицательного результата возбудитель не выявлен, в случае положительного говорят в возможности инфицирования. Отрицательный результат обозначается знаком «минус», это норма для здорового организма, а положительный знаком «плюс».
Чем больше плюсов стоит возле названия исследования, тем больше вероятность, что возбудитель в крови. Один и два плюса считаются сомнительной реакцией, когда нельзя утверждать о наличии сифилиса. Три и четыре плюса считаются положительной реакцией.
Нельзя говорить о нормах. В расшифровке важен уровень титров. Титры антител важны, если анализ берется у пациента в ходе лечения. Это исследование помогает установить, эффективна ли терапия. В норме при лечении уровень титров в течение года уменьшит вчетверо. После завершения курса лечения человек еще в течение года должен сдавать анализы, чтобы убедиться, что болезнь отступила.
Есть ли недостатки у анализа
У анализа есть недостатки, и в настоящий момент есть более современные методы выявления сифилиса, например: определение специфических IgM и IgG.
У ЭДС-анализа крови часто бывает ложноположительный результат. Это связано с другими заболеваниями или физиологическими причинами и не являться отклонением от нормы.
Ложноположительный результат анализа ЭДС при расшифровке бывает:
- при менструации или беременности;
- при несоблюдении правил сдачи анализа;
- при заболеваниях: туберкулез, сахарный диабет, красная волчанка, туберкулез и ряд других;
- при наркомании и алкоголизме.
Случается, что при расшифровке пациент получает ложноотрицательный результат. Обычно на ранней либо на поздней стадии сифилиса.
Как берут анализ, и как подготовиться к сдаче анализа
Кровь берут из локтевого сгиба. Чтобы никакой фактор не повлиял на достоверность, соблюдайте простые правила:
- не употребляйте накануне алкоголь и большое количество жирной еды;
- сдавайте кровь натощак, выждите 8 часов после приема пищи.
 Правила забора крови на ЭДС
Правила забора крови на ЭДСЧто делать в случае положительного анализа на сифилис
Во-первых, нужно не паниковать и обратиться к врачу для дополнительной консультации. Возможно, были нарушены нормы проведения исследования или другие факторы повлияли на результат. Рекомендуется сдать кровь повторно.
Исследование ЭДС позволяет с большой долей вероятности определить наличие в крови возбудителя сифилиса. Поэтому его сдают при каждом медосмотре.
Анализ назначат:
- при планировании и ведении беременности, для выявления заболевания в ходе диспансеризации,
- будущим донорам,
- работникам, которым требуется медицинская книжка.
Рекомендовано проходить исследование лицам, находящимся в группе риска, например: детям инфицированных родителей, людям, контактирующим с больными, имевшим незащищенные половые акты.
Существует и бытовой способ распространения инфекции. Поэтому, если хотите знать, все ли нормально со здоровьем, своевременно проходите исследования и соблюдайте меры профилактики.
Методы ЭДС (EDS) и СХПЭЭ (EELS) в микроскопии
Энергодисперсионная рентгеновская спектроскопия
Детекторы ЭДС и СХПЭЭ для энергодисперсионного анализа в сканирующей электронной микроскопии
Элементный анализ в просвечивающем электронном микроскопе может производиться с помощью энергодисперсионной спектроскопии ЭДС (EDS), либо с помощью спектроскопии характеристических потерь энергии электронов СХПЭЭ (EELS). Разберем подробно и сравним каждый из методов в статье.
Ранее считалось, что метод спектроскопии характеристических потерь энергии электронов (СХПЭЭ, EELS) по сравнению с методом энергодисперсионной спектроскопии (ЭДС, EDS) эффективен только для анализа легких элементов, и бесполезен для количественного анализа.
Но за последнее время точность анализа методом СХПЭЭ была значительно улучшена благодаря повышению характеристик детекторов и использованию в микроскопах электронных пушек с полевой эмиссией. Таким образом, в настоящее время метод СХПЭЭ стал привлекать большое внимание для новых приложений, например, таких как картирование элементного состава.
ЭДС анализ в ПЭМ (TEM)
ЭДС анализ может быть выполнен как с помощью сканирующего электронного микроскопа, так и помощью просвечивающего электронного микроскопа. В ЭДС анализе, осуществляющегося с помощью СЭМ, пучок электронов высокой энергии падает на объем образца. Такое взаимодействие может легко ухудшить пространственное разрешение ЭДС анализа при высоких ускоряющих напряжениях электронного пучка. ЭДС на основе ПЭM по своей сути обладает лучшим пространственным разрешением для ЭДС анализа, потому что объем взаимодействия ограничен толщиной образца, исследуемого в ПЭМ, как показано на рисунке 1.
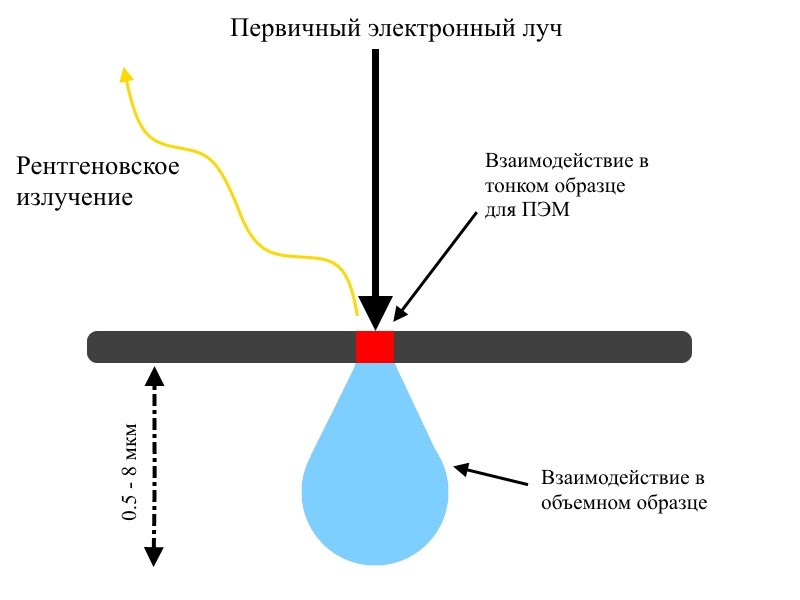
Рис.1. Сравнение объема взаимодействия в тонком образце для ПЭМ и в объемном образце в СЭМ. Электроны могут проникнуть глубоко на 8 мкм в объем образца при 30 кэВ и ухудшить пространственное разрешение. В тонком материале объем взаимодействия ограничен толщиной образца (от нескольких десятков до сотен нм).
Характеристическое рентгеновское излучение, генерируемое одним элементом, легко поглощается другим элементом, присутствующим в том же объеме вещества. Эталонный образец с известным составом необходим для полноценного количественного анализа. Использование современных детекторов позволяет фиксировать и количественно анализировать элементы до бора (рис.2).
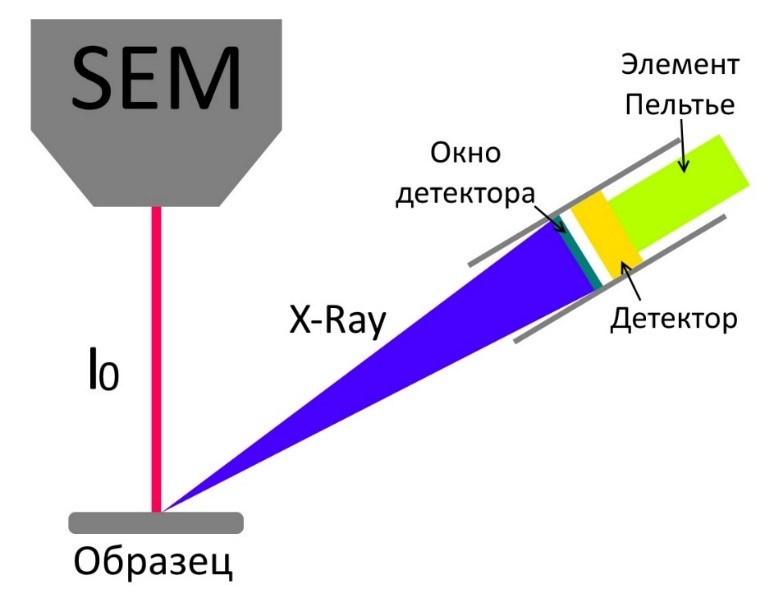
Рис.2. Принцип работы ЭДС детектора
При анализе отказов метод ЭДС обычно используется для выявления элементного состава дефектов. Такой анализ может быть легко запутан ложными сигналами рентгеновского излучения от материалов, окружающих дефект. Например, медные сетки, обычно используемые для поддержания и манипулирования образцами в ПЭМ.
Часто спектр от тонкого образца в ПЭМ, поддерживаемого такими сетками, отображает фоновые медные пики. Рентгеновский медный сигнал в этих спектрах обычно генерируется как результат, полученный от электронов, рассеянных образцом, взаимодействующим с медной решеткой. Если область интереса также состоит из меди, фон медного сигнала может привести к неоднозначным результатам.
Данная проблема может быть устранена с помощью использования сетки, изготовленной из другого элемента (например, молибдена или никеля). Когда ложный сигнал присутствует, состав интересующего объекта может быть определен путем сравнения интенсивности пиков в спектрах от дефекта и области, прилегающей к дефекту.
Спектрометр SuperX для ЭДС анализа
Спектрометр SuperX создан, чтобы дополнять просвечивающие электронные микроскопы и максимально оптимизирован под особенности конструкции объективных линз и держателей. В детекторе SuperX применена инновационная технология безоконного кремниевого дрейфового детектора, позволяющая значительно повысить чувствительность к легким элементам. Для обеспечения максимального телесного угла сбора спектрометр SuperX включает сразу 4 детектора, расположенных с четырех сторон относительно образца. Вам больше не нужно наклонять образец в сторону детектора, чтобы получить оптимальную чувствительность.
Для того, чтобы добиться лучших параметров для ЭДС анализа, появилась необходимость в радикально новой системе обнаружения детектирования рентгеновских лучей излучения. Было выявлено, что чистая скорость счета рентгеновских лучей зависит не только от эффективности сбора (установленной системой детектора), но также и от скорости генерации счета (установленной током пучка). Конструкция, которая учитывает обе эти потребности, показана на рисунке 3.
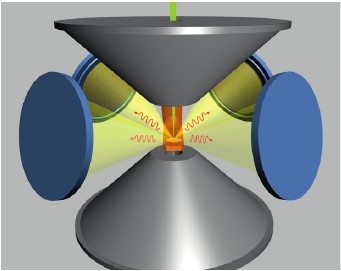
Рис.3. Принцип работы Super-X
Основным преимуществом конструкции Super-X является большой телесный угол для сбора рентгеновских лучей, обеспечиваемый четырьмя SDD-детекторами, симметрично расположенными вокруг образца. Наклон образца — еще одно важное преимущество. Превосходный отклик Super-X возникает потому, что под любым углом наклона по крайней мере 2 детектора почти полностью освещены, а 2 других детектора освещены> 50% (рис.4.).
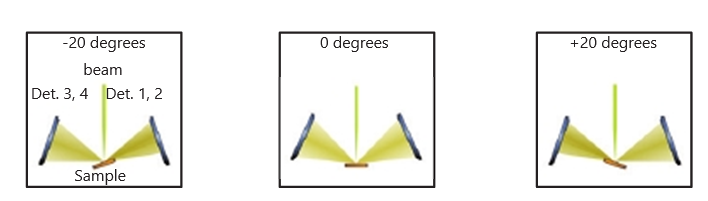
Рис.4. Преимущество конструкции Super-X
Спектроскопия характеристических потерь энергии электронами СХПЭЭ (EELS)
Спектроскопия характеристических потерь энергии электронов как метод исследований был разработан Дж. Хиллером и Р.Ф. Бейкером в середине 40-х годов 20 века. Однако широкое распространение СХПЭЭ получила лишь с середины 1990-х благодаря стремительному развитию компьютерных технологий, вакуумной техники и просвечивающей электронной микроскопии.
Подключаемые к ПЭМ спектрометры характеристических потерь энергии электронов позволяют исследовать спектры фононных колебаний и зонную структуру образцов, проводить элементный и фазовый анализ состава материалов.
В СХПЭЭ упруго (без потерь) и неупруго (с потерей энергии) рассеянные электроны из интересующей области в образце направляются в спектрометр, прикрепленный к нижней части колонны ПЭМ. Спектрометр состоит из секторного магнита и системы детектирования. Секторный магнит отклоняет прошедший электронный пучок на 90 градусов (риc. 5). Во время этого процесса электроны с разными энергиями отклоняются в разной степени магнитным полем. Процесс приводит получению спектра потерь энергии электронов.
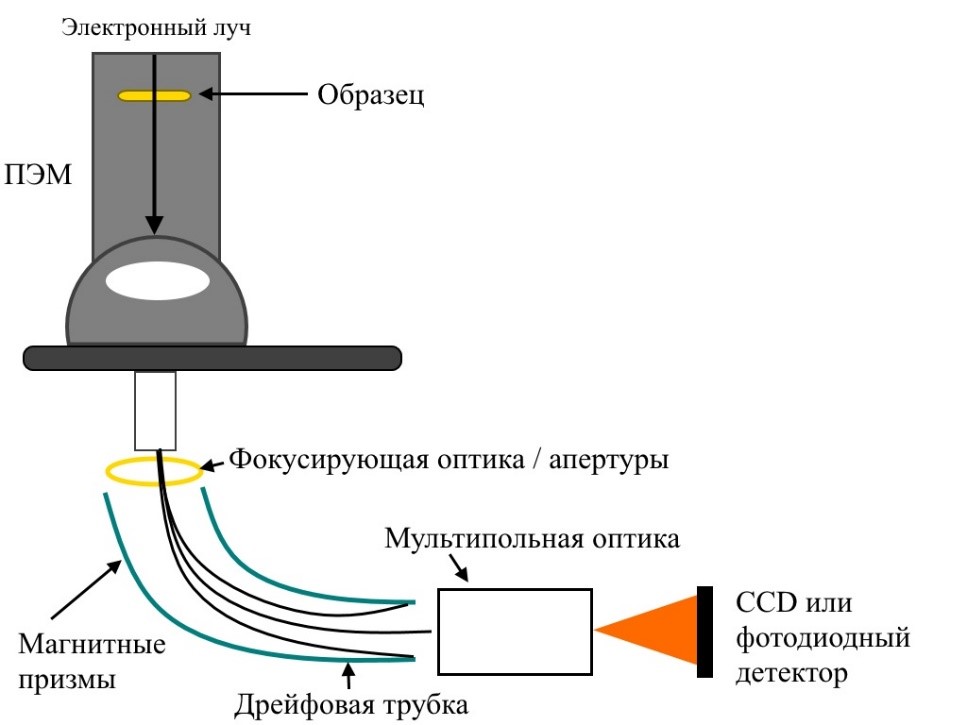
Рис.5. Принцип работы СХПЭЭ
Количество энергии, потерянной неупруго рассеянными электронами или «потеря энергии» электронов зависит от различных неупругих процессов рассеяния, которые происходят внутри образца.
В процессе неупругого рассеяния электроны из падающего луча теряют энергию из-за взаимодействия с внутренней электронной оболочкой (K, L…) атомов. Эти потери энергии электронами появляются как ступень или грань в режиме более высоких потерь энергии (выше 40 эВ до нескольких тысяч эВ) EEL спектра и упоминаются как энергия ионизации. Энергия ионизации отражает атомную структуру элемента и является полезной характеристикой для элементного анализа.
Также важно отметить, что в анализе присутствуют фоновые значения. Толщина фона увеличивается с толщиной образца. В толстых образцах фоновый сигнал может достигать чрезвычайно больших чисел, и отображать СХПЭЭ, основанный на подобном элементном анализе, нецелесообразно.
СХПЭЭ является прекрасным дополнением к ЭДС, которая относительно проста в применении и чувствительна к тяжелым элементам. Спектроскопия характеристических потерь энергии электронов — более сложный метод, предназначенный для работы с тонкой структурой спектров и определения не только атомного состава, характера химических связей, валентности атомов, свойств валентной зоны и полосы проводимости, но и поверхностных свойств различных материалов.
СХПЭЭ прекрасно себя показала при анализе легких элементов, аналитические пики которых лежат в области энергий до 2 кэВ. Пространственное разрешение при анализе методом СХПЭЭ определяется диаметром электронного пучка и может достигать долей нанометра.
Сравнение детекторов СХПЭЭ (EELS) и ЭДС (EDS)
-
ЭДС на основе ПЭМ обеспечивает превосходное пространственное разрешение благодаря уменьшенному объему взаимодействия в утоненном образце для ПЭМ (~ 20 нм до 250 нм). Тем не менее, когда электронный пучок падает на образец, рентгеновские фотоны, несущие элементную информацию об элементном составе образца, распространяются по всем направлениям пространства. На практике только часть этих рентгеновских фотонов собирается рентгеновским детектором из-за трудностей при установке большого детектора в колонну микроскопа. Исключение составляют только установки с детектором SuperX. EELS спектрометр не имеет этой проблемы, потому что установлен на пути электронного пучка, который проходит через образец, или прикрепляется к нижней части колонны. И, значительно высокий процент электронов, несущих элементную информацию из области интереса, может быть направлен в спектрометр. В результате СХПЭЭ предлагает лучшую эффективность сбора сигнала для обнаружения элементов из очень ограниченного объема материала в интересующей области, которая часто является примером в передовых технологиях с сокращением возможностей устройства.
-
Несмотря на эти проблемы, ЭДС остается более популярным, чем СХПЭЭ, потому что он может хорошо работать в толстых и несовершенных образцах, обычно встречающихся при анализе неисправностей в полупроводниках.
-
В последние годы элементный анализ на основе СХПЭЭ стал более популярным в полупроводниковом анализе отказов из-за необходимости анализировать особенности усадочного устройства (меньший объем, который требует более высокой чувствительности) в передовых технологиях. К тому же, достижения в методах подготовки образцов на основе FIB допускают ультратонкую (<50 нм) специфическую пробоподготовку с минимальным повреждением или загрязнением.
Таблица 1. Сравнение ЭДС и СХПЭЭ
|
Характеристики |
ЭДС/EDX |
СХПЭЭ/EELS |
|
Разрешение энергетического спектра
|
≈120 эВ |
≈0,1 эВ |
|
Поверхностное разрешение |
1-2нм |
1нм |
|
Пределы концентрации для обнаружения |
0,1-0,5% |
0,5% |
|
Чувствительность |
Анализ лучше проводить на тяжелых материалах |
Более чувствителен к легким материалам, чем ЭДС |
|
Полученная информация |
Состав, положение примесных атомов, толщина образца |
Состав, электронная структура (информация о валентностях), толщина образца |
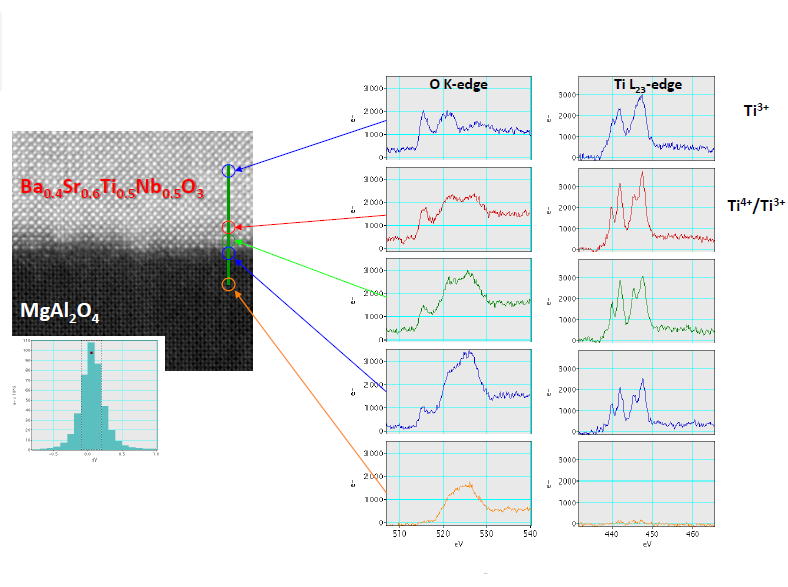
Рис. 6. Сравнение ЭДС и СХПЭЭ
Выводы
Успех любого элементного анализа зависит от различных практических ограничений, таких как состав анализируемого материала, матрица окружающих элементов, объем анализируемого материала и проблемы подготовки образца.
Так например, если Вам требуется в ПЭМ произвести элементный анализ образца, состоящего из легких элементов, то используйте детектор СХПЭЭ/EELS, так как он более чувствителен к легким материалам, чем EDX/ЭДС-детектор.
Относительно сильные стороны СХПЭЭ и ЭДС в ПЭМ должны использоваться путем оптимизации этих факторов и ограничений, и сбор дополнительных данных с использованием двух этих методов для выполнения точного элементного анализа.
*При подготовке статьи были использованы следующие материалы:
- J. Ross “Microelectronics Failure Analysis Desc Reference. Sixth Edition” USA: ASM International, 2011. – 660 стр.;
- Д.Синдо, Т. Оикава «Аналитическая просвечивающая электронная микроскопия» Москва: «Техносфера», 2006. – 256 стр. ISBN 5-94836-064-4.
Читайте по теме:
Цикл статей об энергодисперсионном анализе. Часть 1 — энергодисперсионная рентгеновская спектроскопия (ЭДС/EDS/EDX/EDXS).
Цикл статей об энергодисперсионном анализе. Часть 2 — недостатки энергодисперсионной рентгеновской спектроскопии (ЭДС/EDS/EDX/EDXS).
Цикл статей об энергодисперсионном анализе. Часть 3 — методы ЭДС и ДРДВ энергодисперсионного анализа в сканирующей электронной микроскопии.
Электролечение — Википедия
Материал из Википедии — свободной энциклопедии
Электролечение или электротерапия — лечение при помощи воздействия на пациента электрического тока или электромагнитного поля[1], наиболее широко применяемая разновидность физиотерапии.
Поскольку многие физиологические процессы (например передача нервных импульсов, перенос веществ через клеточную мембрану) связаны с появлением разности потенциалов или электрического тока, электромагнитное поле и электрический ток могут оказывать, в зависимости от их силы и частоты, разнообразное влияние на состояние отдельных органов и организма в целом[2].
Есть сведения, что ещё в глубокой древности люди пользовались электрическим действием янтаря и разрядами электрических рыб для лечения параличей, нервных и ревматических болей[3].
Во второй половине XVIII века, после изобретения лейденской банки, а потом гальванического элемента, началось широкое применение электричества в медицине. Поскольку теория электромагнитных явлений ещё не была тогда разработана, электролечение применялось эмпирически. В дальнейшем, на протяжении XIX века, развитие и усовершенствование методов электротерапии шло параллельно с изучением законов электромагнетизма и электрофизиологии[3].
После того, как С. Ледюк[en] открыл, что некоторые вещества проникают под действием электрического тока через неповрежденную кожу, был предложен электрофорез — введение в организм лекарств при помощи этого явления.
Основы современных методик использования постоянного и переменного низкочастотного токов были разработаны в 1835—1855 годах Г. Дюшеном, которого иногда называют «отцом электротерапии».
После изобретения Н. Теслой в 1891 году высокочастотного трансформатора Ж.-А. д’Арсонваль предложил метод электролечения, названный впоследствии дарсонвализацией.
В 1905 году Р. Цейнек (R. Zeyneck) и Ф. Нагельшмидт (F. Nagelschmidt) разработали метод диатермии — воздействия на организм высокочастотным током низкого напряжения и большой силы[2].
К электротерапии относятся[2]:
- Воздействие током высокой частоты:
- Дарсонвализация (местная) — воздействие на отдельные участки тела импульсным током высокой частоты (100—500 кГц).
- Диатермия — воздействие на организм током высокой частоты, низкого напряжения и большой силы (до 3 А).
Некоторые из этих методов признаны в настоящее время неэффективными и более не используются.
Электрокардиография — Википедия
 Электрокардиограмма в 12 стандартных отведениях у мужчины 26 лет
Электрокардиограмма в 12 стандартных отведениях у мужчины 26 летЭлектрокардиогра́фия — методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии.
Прямым результатом электрокардиографии является получение электрокардиограммы (ЭКГ).
- В XIX веке стало ясно, что сердце во время своей работы производит некоторое количество электричества. Первые электрокардиограммы были записаны Габриелем Липпманом с использованием ртутного электрометра.
Кривые Липпмана имели монофазный характер, лишь отдалённо напоминая современные ЭКГ.
- В 1872 году Александр Муирхед[en], как сообщается, прикрепил провода к запястью пациента с лихорадкой, чтобы получить электронную запись его сердцебиения[1].
- В 1882 году Джон Бурдон-Сандерсон[en], работавший с лягушками, первым понял, что интервал между вариациями потенциала не был электрически неподвижным, и ввёл термин «изоэлектрический интервал» для этого периода[2].
- В 1887 году Август Уоллер[3] изобрёл ЭКГ-аппарат, состоящий из капиллярного электрометра Липпмана[en], прикрепленного к проектору. След от сердцебиения проецировался на фотопластинку, которая сама была прикреплена к игрушечному поезду. Это позволило регистрировать сердцебиение в режиме реального времени.
- В 1895 году Виллем Эйнтховен ввёл современное обозначение зубцов ЭКГ и описал некоторые нарушения в работе сердца. Он обозначил буквы P, Q, R, S и T в качестве отклонения от теоретической формы волны, которую он создал, используя уравнения. Эти уравнения корректировали фактическую форму волны, полученную с помощью капиллярного электрометра, чтобы компенсировать неточность этого инструмента. Использование букв, отличных от A, B, C и D (буквы, используемые для формы сигнала капиллярного электрометра), облегчило сравнение, когда неправильные и правильные линии были нарисованы на одном графике[4]. Эйнтховен, вероятно, выбрал начальную букву P, чтобы последовать примеру Декарта в геометрии[4]. Когда более точная форма волны была получена с использованием струнного гальванометра, который соответствовал скорректированной форме волны капиллярного электрометра, он продолжал использовать буквы P, Q, R, S и T[4], и эти буквы все ещё используются сегодня. Эйнтховен также описал электрокардиографические особенности ряда сердечно-сосудистых заболеваний.
- В 1897 году французский инженер Клемен Адер изобрёл струнный гальванометр[en][5].
- В 1901 году Эйнтховен, работавший в Лейдене (Нидерланды), использовал струнный гальванометр: первый практический ЭКГ-аппарат[6]. Это устройство было гораздо более чувствительным, чем капиллярный электрометр, который использовал Уоллер.
- В 1924 году Эйнтховен был удостоен Нобелевской премии по медицине за новаторскую работу по разработке ЭКГ-аппарата[7][8].
- К 1927 году General Electric разработала портативное устройство, которое могло бы производить электрокардиограммы без использования струнного гальванометра. Это устройство вместо этого объединяло ламповые усилители, аналогичные тем, которые использовались в радио, с внутренней лампой и движущимся зеркалом, которое направляло электрические импульсы на пленку[9].
- В 1937 году Таро Такеми[en] изобрел новый портативный электрокардиограф[10].
- Хотя основные принципы той эпохи все ещё используются сегодня, многие достижения в электрокардиографии были достигнуты после 1937 года. Приборостроение превратилось из громоздкого лабораторного аппарата в компактные электронные системы, которые часто включают компьютерную интерпретацию электрокардиограммы[11].
- Первая отечественная книга по электрокардиографии вышла под авторством русского физиолога А. Самойлова в 1909 г. (Электрокардиограмма. Йенна, изд-во Фишер).
Первые электрокардиографы вели запись на фотоплёнке, затем появились чернильные и позже, тепловые самописцы, в большинстве современных приборов используется термопринтер, позволяющий сопровождать запись ЭКГ дополнительной информацией. Скорость движения бумаги составляет обычно 50 мм/с. В некоторых случаях скорость движения бумаги устанавливают на 12,5 мм/с, 25 мм/с или 100 мм/с. В начале каждой записи регистрируется контрольный милливольт. Обычно его амплитуда составляет 10 или, реже, 20 мм/мВ. Медицинские приборы имеют определённые метрологические характеристики, обеспечивающие воспроизводимость и сопоставимость измерений электрической активности сердца[12]. Полностью электронные приборы позволяют сохранять ЭКГ в компьютере.
Электроды[править | править код]
Для измерения разности потенциалов на различные участки тела накладываются электроды. Так как плохой электрический контакт между кожей и электродами создает помехи, то для обеспечения проводимости на участки кожи в местах контакта наносят токопроводящий гель. Ранее использовались марлевые салфетки, смоченные солевым раствором.
Фильтры[править | править код]
Применяемые в современных электрокардиографах фильтры сигнала позволяют получать более высокое качество электрокардиограммы, внося при этом некоторые искажения в форму полученного сигнала. Низкочастотные фильтры 0,5—1 Гц позволяют уменьшать эффект плавающей изолинии, внося при этом искажения в форму сегмента ST. Режекторный фильтр 50—60 Гц нивелирует сетевые наводки. Антитреморный фильтр низкой частоты (35 Гц) подавляет артефакты, связанные с активностью мышц.
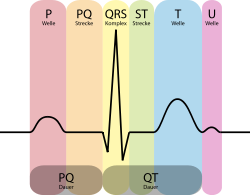
 Соответствие участков ЭКГ с соответствующей фазой работы сердца.
Соответствие участков ЭКГ с соответствующей фазой работы сердца.Обычно на ЭКГ можно выделить 5 зубцов: P, Q, R, S, T. Иногда можно увидеть малозаметную волну U. Зубец P отображает процесс деполяризации миокарда предсердий, комплекс QRS — деполяризации желудочков, сегмент ST и зубец T отражают процессы реполяризации миокарда желудочков. Мнения исследователей относительно природы возникновения зубца U различаются. Одни считают, что он обусловлен реполяризацией папиллярных мышц или волокон Пуркинье; другие — что связан с вхождением ионов калия в клетки миокарда во время диастолы.
Процесс реполяризации (Repolarization) — фаза, во время которой восстанавливается исходный потенциал покоя мембраны клетки после прохождения через неё потенциала действия. Во время прохождения импульса происходит временное изменение молекулярной структуры мембраны, в результате которого ионы могут свободно проходить через неё. Во время реполяризации ионы диффундируют в обратном направлении для восстановления прежнего электрического заряда мембраны, после чего клетка оказывается готова к дальнейшей электрической активности.
Отведения[править | править код]
Каждая из измеряемых разностей потенциалов в электрокардиографии называется отведением.
Отведения I, II и III накладываются на конечности: I — правая рука (-, красный электрод) — левая рука (+, жёлтый электрод), II — правая рука (-) — левая нога (+, зелёный электрод), III — левая рука (-) — левая нога (+). С электрода на правой ноге показания не регистрируются, его потенциал близок к условному нулю, и он используется только для того, чтобы убрать помехи.
Регистрируют также усиленные отведения от конечностей: aVR, aVL, aVF — однополюсные отведения, они измеряются относительно усреднённого потенциала всех трёх электродов (система Вильсона) или относительно усредненного потенциала двух других электродов (система Гольдбергера, дает амплитуду примерно на 50 % большие). Следует заметить, что среди шести сигналов I, II, III, aVR, aVL, aVF только два являются линейно независимыми, то есть, зная сигналы только в каких-либо двух отведениях, можно, путём сложения/вычитания, найти сигналы в остальных четырёх отведениях.
При так называемом однополюсном отведении регистрирующий (или активный) электрод определяет разность потенциалов между точкой электрического поля, к которой он подведён, и условным электрическим нулём (например, по системе Вильсона).
Однополюсные грудные отведения обозначаются буквой V.
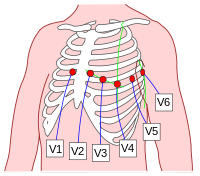 Схема установки электродов V1—V6.
Схема установки электродов V1—V6.| Отведения | Расположение регистрирующего электрода |
|---|---|
| V1 | В 4-м межреберье у правого края грудины |
| V2 | В 4-м межреберье у левого края грудины |
| V3 | На середине расстояния между V2 и V4 |
| V4 | В 5-м межреберье по срединно-ключичной линии |
| V5 | На пересечении горизонтального уровня 4-го отведения и передней подмышечной линии |
| V6 | На пересечении горизонтального уровня 4-го отведения и средней подмышечной линии |
| V7 | На пересечении горизонтального уровня 4-го отведения и задней подмышечной линии |
| V8 | На пересечении горизонтального уровня 4-го отведения и срединно-лопаточной линии |
| V9 | На пересечении горизонтального уровня 4-го отведения и паравертебральной линии |
В основном регистрируют 6 грудных отведений: с V1 по V6. Отведения V7-V8-V9 незаслуженно редко используются в клинической практике, хотя они дают более полную информацию о патологических процессах в миокарде задней (задне-базальной) стенки левого желудочка.
Для поиска и регистрации патологических феноменов в «немых» участках (см. невидимые зоны) миокарда применяют дополнительные отведения (не входящие в общепринятую систему):
- Дополнительные задние отведения Вилсона, расположение электродов и соответственно нумерация, по аналогии с грудными отведениями Вилсона, продолжается в левую подмышечную область и заднюю поверхность левой половины грудной клетки. Специфичны для задней стенки левого желудочка.
- Дополнительные высокие грудные отведения Вилсона, расположение отведений согласно нумерации, по аналогии с грудными отведениями Вилсона, на 1—2 межреберья выше стандартной позиции. Специфичны для базальных отделов передней стенки левого желудочка.
- Брюшные отведения предложены в 1954 году J. Lamber. Специфичны для переднеперегородочного отдела левого желудочка, нижней и нижнебоковой стенок левого желудочка. В настоящее время практически не используются.
- Отведения по Небу — Гуревичу. Предложены в 1938 году немецким учёным W. Nebh. Три электрода образуют приблизительно равносторонний треугольник, стороны которого соответствуют трём областям — задней стенке сердца, передней и прилегающей к перегородке. При регистрации электрокардиограммы в системе отведений по Небу при переключении регистратора в позицию aVL можно получить дополнительное отведение aVL-Neb, высокоспецифичное в отношении заднего инфаркта миокарда.
Правильное понимание нормальных и патологических векторов деполяризации и реполяризации клеток миокарда позволяют получить большое количество важной клинической информации. Правый желудочек обладает малой массой, оставляя лишь незначительные изменения на ЭКГ, что приводит к затруднениям в диагностике его патологии, по сравнению с левым желудочком.
Электрическая ось сердца (ЭОС)[править | править код]
 Линейка для ЭКГ с номограммами, облегчающими определение ЭОС
Линейка для ЭКГ с номограммами, облегчающими определение ЭОСЭлектрическая ось сердца — проекция результирующего вектора возбуждения желудочков во фронтальной плоскости (проекция на ось I стандартного электрокардиографического отведения). Обычно она направлена вниз и вправо (нормальные значения: 30°…70°), но может и выходить за эти пределы у высоких людей, лиц с повышенной массой тела, детей (вертикальная ЭОС с углом 70°…90°, или горизонтальная — с углом 0°…30°). Отклонение от нормы может означать как наличие каких-либо патологий (аритмии, блокады, тромбоэмболия), так и нетипичное расположение сердца (встречается крайне редко). Нормальная электрическая ось называется нормограммой. Отклонения её от нормы влево или вправо — соответственно левограммой или правограммой.
Внутрипищеводная электрокардиография[править | править код]
Активный электрод вводится в просвет пищевода. Метод позволяет детально оценивать электрическую активность предсердий и атриовентрикулярного соединения. Важен при диагностике некоторых видов блокад сердца.
Векторкардиография[править | править код]
Регистрируется изменение электрического вектора работы сердца в виде проекции объемной фигуры на плоскости отведений.
Прекардиальное картирование[править | править код]
На грудную клетку пациента закрепляются электроды (обычно матрица 6х6), сигналы от которых обрабатываются компьютером. Используется в частности, как один из методов определения объёма повреждения миокарда при остром инфаркте миокарда. К текущему моменту расценивается как устаревший.
Пробы с нагрузкой[править | править код]
Велоэргометрия используется для диагностики ИБС.
Холтеровское мониторирование[править | править код]
 Система холтеровского мониторирования
Система холтеровского мониторированияСиноним — суточное мониторирование ЭКГ по Холтеру.
На теле пациента, который ведет обычный образ жизни, закрепляется регистрирующий блок, записывающий электрокардиографический сигнал от одного, двух, трёх или более отведений в течение суток или более. Дополнительно регистратор может иметь функции мониторирования артериального давления (СМАД). Одновременная регистрация нескольких параметров является перспективной в диагностике заболеваний сердечно-сосудистой системы.
Стоит упомянуть о семисуточном мониторировании ЭКГ по Холтеру, которое даёт исчерпывающую информацию об электрической деятельности сердца.
Результаты записи передаются в компьютер и обрабатываются врачом при помощи специального программного обеспечения.
Гастрокардиомониторирование[править | править код]
Одновременная запись электрокардиограммы и гастрограммы в течение суток. Технология и прибор для гастрокардиомониторирования аналогичны технологии и прибору для холтеровского мониторирования, только, кроме записи ЭКГ по трём отведениям, дополнительно записываются значения кислотности в пищеводе и (или) желудке, для чего используется рН-зонд, введённый пациенту трансназально. Применяется для дифференциальной диагностики кардио- и гастрозаболеваний.
Электрокардиография высокого разрешения[править | править код]
Метод регистрации ЭКГ и её высокочастотных, низкоамплитудных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).
- ↑ Birse, Ronald M. Knowlden, Patricia E.: Muirhead, Alexander (1848–1920), electrical engineer (англ.). Oxford Dictionary of National Biography. Oxford University Press (23 September 2004). doi:10.1093/ref:odnb/37794. Дата обращения 20 января 2020.
- ↑ Rogers, Mark C. Historical Annotation: Sir John Scott Burdon-Sanderson (1828-1905) A Pioneer in Electrophysiology (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 1969. — Vol. 40, no. 1. — P. 1—2. — ISSN 0009-7322. — doi:10.1161/01.CIR.40.1.1. — PMID 4893441.
- ↑ Waller A. D. A demonstration on man of electromotive changes accompanying the heart’s beat (англ.) // J Physiol (англ.)русск. : journal. — 1887. — Vol. 8, no. 5. — P. 229—234. — doi:10.1113/jphysiol.1887.sp000257. — PMID 16991463.
- ↑ 1 2 3 Hurst J. W. Naming of the Waves in the ECG, With a Brief Account of Their Genesis (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 1998. — 3 November (vol. 98, no. 18). — P. 1937—1942. — doi:10.1161/01.CIR.98.18.1937. — PMID 9799216.
- ↑ Interwoven W. Un nouveau galvanometre (неопр.) // Arch Neerl Sc Ex Nat. — 1901. — Т. 6. — С. 625.
- ↑ Rivera-Ruiz M., Cajavilca C., Varon J. Einthoven’s String Galvanometer: The First Electrocardiograph (англ.) // Texas Heart Institute Journal / From the Texas Heart Institute of St. Luke’s Episcopal Hospital, Texas Children’s Hospital : journal. — 1927. — 29 September (vol. 35, no. 2). — P. 174—178. — PMID 18612490.
- ↑ Cooper J. K. Electrocardiography 100 years ago. Origins, pioneers, and contributors (англ.) // N Engl J Med : journal. — 1986. — Vol. 315, no. 7. — P. 461—464. — doi:10.1056/NEJM198608143150721. — PMID 3526152.
- ↑ The Nobel Prize in Physiology or Medicine 1924 (англ.) (недоступная ссылка). Нобелевский фонд. Дата обращения 10 октября 2012. Архивировано 10 октября 2012 года.
- ↑ Blackford, John M., M. D. Electrocardiography: A Short Talk Before the Staff of the Hospital (англ.) // Clinics of the Virginia Mason Hospital : journal. — 1927. — 1 May (vol. 6, no. 1). — P. 28—34.
- ↑ Dr. Taro Takemi (англ.), Takemi Program in International Health (27 August 2012).
- ↑ Mark, Jonathan B. Atlas of cardiovascular monitoring (неопр.). — New York: Churchill Livingstone (англ.)русск., 1998. — ISBN 978-0-443-08891-9.
- ↑ Государственный Реестр Средств измерений
- Зудбинов Ю.И. Азбука ЭКГ. — Издание 3. — Ростов-на-Дону: «Феникс», 2003. — 160 с. — 5000 экз. — ISBN 5-222-02964-6.
- Мясников А. Л. Экспериментальные некрозы миокарда. — М. Медицина, 1963.
- Синельников Р. Д. Атлас анатомии человека. — М. Медицина, 1979. — Т. 2.
- Brawnwald L. D. Heart disease. — 1992. — С. 122.
- Спасский К. В. Про роль потенціалу фільтрації в походженні массажних хвиль та хвилі U, електрокардіограми, його вплив напараметри кінцевої частини шлуночкового комплексу. — Наукові записки Острозької академії, 1998. — Т. 1.
- Спасский К. В. Роль потенциала фильтрации в происхождении волн реполяризации и массажных волн. — Минск: Медико-социальная экспертиза и реабилитация. Выпуск №3. часть №2, 2001.
- Спасский К. В. Роль потенціалу плину у формуванні хвиль кінцевої частини шлуночкового комплексу ЄКГ. — Минск: Вісник університету „Україна”, 2007.
- Гл. 5. Анализ электрокардиограммы / С. Погвизд // Кардиология в таблицах и схемах / Ред.: М. Фрид, С. Грайнс. — М. : Практика, 1996. — 728 с. — ISBN 5-88001-023-6.
- Лешаков, С. Ю. Как снять ЭКГ? : Техника регистрации электрокардиограммы. Условия проведения электрокардиографического исследования // Неотложные состояния в кардиологии. — Калуга, 2005.
Эдс расшифровка в медицине
ЭДС (анализ крови) — что это? Как проводится? Для чего он необходим? Чтобы в полной мере разобраться в этих вопросах, необходимо обратиться к некоторой медицинской информации и данным, которые предоставляют разнообразные диагностические лаборатории. На самом деле понять, о чем идет речь, не так трудно, как кажется. Почти каждый гражданин той или иной страны рано или поздно сталкивается с ЭДС-диагностикой. Что же она собой представляет?
Описание
Все просто. ЭДС — анализ крови. Что это такое вообще и для диагностики каких заболеваний проводится? Дело все в том, что подобной аббревиатурой называют способ определения сифилиса в крови. Своеобразный аналог названия реакции Вассермана.
В диагностических лабораториях можно увидеть данный анализ в виде надписи «Реакция на RW». С данной процедурой знакомы многие. Особенно женщины. Население делает анализ на сифилис не только при подозрениях на его наличие, но и просто ради проверки организма. Например, при беременности.
ЭДС (анализ крови) — что это? Как уже было сказано, метод диагностики сифилиса в крови. Или реакция Вассермана. Для пациента никаких особенностей не имеет. Как проводится анализ?
Проведение анализа
Методика диагностики предельно проста. Особенно для пациентов. От них требуется небольшая подготовка к сдаче биологического материала, но не более того. О ней будет сказано позже.
ЭДС (анализ крови) — что это? Исследование, которое помогает определить наличие сифилиса в организме человека. Своеобразный метод диагностирования заболевания по крови.
Человек приходит в лабораторию и сдает немного венозной крови. Далее в лаборатории начинают работать с полученным биоматериалом. Специальный раствор смешивают с кровью пациента, затем, спустя некоторое время, рассматривают реакцию. Если она есть — человек сталкивался с сифилисом. В противном случае пациент полностью здоров. Время диагностики в лаборатории составляет около получаса.
Подготовка к анализу
А как сдавать анализ крови на ЭДС? Точнее, каким образом требуется подготовиться к исследованию? Особых указаний и рекомендаций лаборатории не дают. Но для получения более точного результата желательно за несколько дней до взятия биологического материала на исследование воздержаться от курения и употребления алкоголя.
Также важным условием является сдача крови натощак. Рекомендуется не употреблять пищу за 8 часов до проведения исследования. Желательно исключить из рациона за 2-3 дня до визита в лабораторию слишком острую, соленую и сладкую пищу. Только так получится достигнуть максимального результата.
Отрицательный анализ
Далее можно немного поговорить о том, как расшифровывается указанный анализ. Все не так уж и трудно для понимания. ЭДС (анализ крови) — что это за исследование? Понятно, для каких целей оно проводится. И что собой представляет — тоже. Но как интерпретировать полученные результаты?
По указанной ранее методике в лаборатории будут искать в крови антитела к белкам сифилиса. Анализ крови (ЭДС) отрицательный? Это значит, что организм человека не сталкивался с указанным заболеванием. То есть он здоров. И с сифилисом никогда дела не имел.
Именно такой результат ждут пациенты, когда сдают анализ на ЭДС. Но это не единственная ответная реакция. Какие еще варианты могут быть после исследования?
Положительный результат
Например, положительный результат анализа крови ЭДС. Он возникает тогда, когда у человека в крови после смешения оной со специальным раствором происходит выработка антител к сифилису.
Соответственно, можно судить о том, что организм пациента сталкивался с заболеванием. Говорить о норме для данного анализа не имеет смысла. Ведь он показывает, есть ли сифилис или нет.
Как правило, лаборатории просто предоставляют населению распечатку, в которой говорится, найдены ли антитела к заболеванию или нет. Но иногда клиники предлагают расширенный показ результата.
Классы клеток
Человек решил сдать анализ крови на ЭДС. Что это? Расшифровка анализа по классам клеток как интерпретируется? Разобраться в этом не так трудно, как кажется. Люди с медицинским образованием знают, что при наличии того или иного заболевания в организме начинают вырабатываться или lgG-клетки, или lgM. По ним без труда можно понять, сталкивался ли человек с сифилисом или любым другим заболеванием.
Расшифровка может происходить так:
- Недавнее заражение сифилисом. Тогда антитела lgM вырабатываются приблизительно через 7 дней после столкновения с вирусом.
- Относительно недавнее заболевание. Если в организме сифилис живет уже около месяца, то начинают вырабатываться антитела lgG. Также lgG сохраняются после успешного лечения сифилиса. Иными словами, наличие подобных антител — это не только указатель на недавнее заражение, но и показатель выработки стойкого иммунитета к болезни.
- Вторичное заболевание. Такое возможно, если в результате стоит отрицательная реакция, но при этом есть lgG. Рядом еще прописываются так называемые титры. В зависимости от них будет интерпретирован реальный результат. Или человек просто обладает стойким иммунитетом, или он снова заболел сифилисом.
О титрах
Теперь понятен ответ на вопрос об ЭДС (анализ крови) «что это». Расшифровка его тоже более-менее ясна. Какие титры можно увидеть около антител того или иного типа? И как по ним определить наличие сифилиса у человека? Все просто, достаточно только принять во внимание следующие показатели:
- при одном минусе сифилиса нет;
- при одном плюсе результат сомнителен;
- 2 плюса — слабоположительный, вероятность заболевания мала;
- 3 плюса — сифилис есть;
- 4 плюса — резко положительный, недавнее заражение.
В данном случае можно провести любую другую диагностику сифилиса. И учесть все результаты. Если они тоже положительные, человек болен. В противном случае бояться нечего.
Ошибки
ЭДС (анализ крови) — что это? Современная, хоть и не совсем точная методика диагностики сифилиса у человека. Стоит обратить внимание на то, что положительный результат может оказаться ложным. Поэтому не нужно паниковать, увидев, что в организме вырабатываются антитела к болезни.
Во-первых, рекомендуется пересдать анализ. Или выбрать иную методику диагностики сифилиса. ЭДС — это исследование, которое имеет определенные погрешности.
Во-вторых, как уже было сказано, наличие антител к болезни может означать выработку иммунитета к заболеванию. Например, обусловленную особенностью организма.
В-третьих, наличие вредных привычек, а также хронических заболеваний может привести к положительному результату анализа. У девушек на нем сказывается даже менструация.
Соответственно, ЭДС — довольно быстрый экспресс-тест на сифилис, который имеет определенные погрешности. 100% точность дает только идеально здоровым людям. Но на практике подобное исследование пользуется большим спросом. Теперь понятно, как сдают кровь на ЭДС, что это, расшифровка анализа как проходит и каковы факторы влияния на точность исследования.
Содержание
Анализ крови ЭДС — что это такое? Одним из видов исследования, проводимого при подозрении на сифилис, во время профосмотра либо беременности, является анализ крови на ЭДС, но для большинства людей эта аббревиатура непонятна. ЭДС (экспресс-диагностика сифилиса) сегодня считается устаревшим методом исследования, хотя его также часто назначают при диагностике некоторых заболеваний или при плановом прохождении медицинских специалистов.
Показания к проведению процедуры и ее недостатки

Существуют определенные группы людей, подверженные постоянной диагностике при помощи такого анализа, как ЭДС:
- доноры;
- проходящие военную службу;
- находящиеся на лечении в медицинском учреждении;
- беременные;
- готовящиеся к операции;
- работники детских садов, компаний по производству продуктов питания и медицинских учреждений;
- заключенные.
Анализ крови на выявление сифилиса предполагает проведение процедуры в определенных случаях.
 К ним относятся:
К ним относятся:
- плановое обследование здоровых людей;
- при подозрении на инфицирование;
- до и во время беременности;
- при диагностировании сифилиса;
- для определения эффективности лечения;
- при проверке доноров.
Существенным недостатком данного метода является риск получения недостоверных результатов анализа. Это объясняется тем, что антитела имеют способность вырабатываться не только при таком заболевании, как сифилис, но и в других случаях.
К таким относятся:
- протекание заболеваний в хронической и острой форме — среди них самыми распространенными считаются новообразования, патологии сердечной системы, высокий уровень сахара в крови, туберкулез, рак крови;
- физиологические особенности организма — беременность, менструация;
- злоупотребление алкоголем, наркотическими веществами;
- воздействие наркоза и прием некоторых медикаментов;
- употребление жирной и острой пищи, а также алкогольной продукции незадолго до сдачи крови.
Необходимость анализа для определенных лиц и суть исследования
Такой анализ необходим некоторым категориям населения, находящимся в группе риска.
 Это:
Это:
- люди, у которых наблюдаются явные признаки заболевания;
- люди, имеющие некий контакт с инфицированным человеком;
- присутствие партнеров, зараженных данным заболеванием;
- маленькие дети, появившиеся на свет от больных сифилисом;
- категории людей, имеющих иные заболевания, передающиеся половым путем.
Обследование проводится путем забора венозной крови. Сдача биологического материала должна происходить в дневное время. За 8 часов до проведения процедуры необходимо исключить из рациона жирную и острую пищу, а также алкогольную продукцию.
В процессе исследования несколько капель крови смешивается с кардиолипином и помещается под стекло. Наблюдение за реакцией длится около 30 минут. В этот период должны образоваться хлопья или выпасть осадок. По их количеству проводится заключение.
Расшифровка результатов
Ответ анализа крови ЭДС может быть положительным или отрицательным, что определяет наличие осадка или образование хлопьев в биологическом материале. Высокая вероятность инфицирования характеризуется наибольшим количеством знаков «+».
 Расшифровку показателей можно провести самостоятельно:
Расшифровку показателей можно провести самостоятельно:
- + и ++ означает начальную степень сифилиса. Но также при постановке одного плюса результат считается сомнительным.
- +++ предполагает наличие вирусов, а в связи с этим — и сифилис.
- ++++ означает сложную форму заболевания.
К окончанию исследования используются определенные титры антител. При лечении результат выздоровления выявляется посредством изменения цвета титров.
Об улучшении состояния больного говорит изменение цвета титров. В течение года они должны снизиться более чем в 4 раза. Присутствие иммуноглобулинов в крови свидетельствует об отсутствии рецидива сифилиса. Иммуноглобулины могут находиться в крови человека длительное время, а иногда даже всю жизнь.
ЭДС относится к простому и быстрому методу обнаружения заболевания на начальных стадиях. Результат исследования не всегда бывает точным, поэтому для диагностики и лечения необходимо проводить дополнительное обследование.
ЭДС анализ крови — что это? Это наиболее информативный метод довольно-таки быстрой экспресс диагностики наличия в организме возбудителя такого заболевания как сифилис. Сам по себе сифилис представляет собой специфическое заболевание, возбудителем которого является бледная трепонема. Если вовремя не выявить и не начать лечение заболевания, то довольно-таки быстро оно просто может перейти в более серьезную хроническую его форму.

Последняя стадия характеризуется поражением всех систем и органов. Даже при наличии какого-либо лечения может быть склонна к довольно-таки частым рецидивам. Непосредственным источником дальнейшего заражения может выступать как сам больной человек, так и биологические жидкости, особенно кровь.
Сифилис относят к болезням, которые передаются половым путем. Он характеризуется довольно-таки медленным, но все же хорошо прогрессирующим течением. Основные симптомы будут меняться только в зависимости от стадии самого заболевания. Всего же выделяют три основные стадии сифилиса.
 Первичный сифилис почти всегда возникает сразу же после прошедшего инкубационного периода. Характеризуется образованием плотной язвы. Она совершенно безболезненна, с довольно плотным дном. Появляется на месте проникновения бледной трипонемы в организм.
Первичный сифилис почти всегда возникает сразу же после прошедшего инкубационного периода. Характеризуется образованием плотной язвы. Она совершенно безболезненна, с довольно плотным дном. Появляется на месте проникновения бледной трипонемы в организм.
Такую язву еще называют твердым шанкром. Уже через несколько дней там, где возникла язва начинают понемногу увеличиваться лимфатические узлы. Уже через 5-6 недель язва заживает совершенно самостоятельно.
Вторичный сифилис обычно начинается примерно через 10 недель после первого появления первичной язвы. Проявляется появлением симметричной бледной и небольшой сыпи. Появляются некоторые симптомы гриппа: недомогание, повышение температуры и головная боль. Периферические лимфатические узлы в таком случае увеличиваются уже по всему телу больного. Обычно вторичный сифилис характеризуется четким чередованием периодов ремиссии и обострения симптомов заболевания. При этом, характерным симптомом развивающейся болезни будет служить появление кандилом, то есть разрастаний бледного телесного цвета вокруг заднего прохода и в области наружных половых органов.
Третичный сифилис сможет развиться только лишь при отсутствии адекватного лечения предыдущих стадий. В таком случае происходит уже поражение нервной системы, а также костей и других жизненно важных внутренних органов.

Экспресс диагностика позволяет в наиболее короткие сроки и достаточно достоверно определить наличие бледной трепонемы в организме. Именно для этих целей и существует анализ крови ЭДС с использованием специфического теста RPR. Такая реакция еще носит название и специфической серологической реакции Вассермана или же антикардиолипинового теста. ЭДС принято относить именно к группе общих серологических реакций. Они всегда основаны лишь на специфическом и быстром взаимодействии уникальных антигенов самого возбудителя заболевания и тех антител, которые способна выработать иммунная система самого организма в ответ на развивающееся заражение. Если такие антитела будут обнаружены, то можно утверждать о попадании в организм возбудителя.
Правила проведения реакции
У больного забирают кровь из локтевой вены. Делать это нужно обязательно натощак, иначе результат может быть недостоверным. Одна капля специфического раствора заранее подготовленного кардиолипинового антигена тщательно смешивается лишь с тремя небольшими капельками отобранной у больного ранее сыворотки крови. Для проведения реакции всегда используют только лишь специально изготовленную стеклянную пластину с несколькими лунками в ней.
 Такая реакция обычно основывается на уникальном механизме известных реакций преципитации. Общая продолжительность проведения такого исследования обычно не превышает получаса. Окончательные выводы можно сделать, судя по появившемуся осадку и наличию в нем специфических хлопьев.
Такая реакция обычно основывается на уникальном механизме известных реакций преципитации. Общая продолжительность проведения такого исследования обычно не превышает получаса. Окончательные выводы можно сделать, судя по появившемуся осадку и наличию в нем специфических хлопьев.
Для выявления бледной трепонемы также можно применять биохимическую реакцию, проведенную на обычном стекле, однако она будет уже куда менее информативной.
Поскольку она менее специфична к возбудителю сифилиса, то и ее результаты довольно-таки часто оказываются ложными. Однако следует помнить, что ставить окончательный диагноз по анализу ЭДС не стоит, его нужно всегда подкреплять дополнительными методами исследования. Обычно ЭДС делают в случаях лишь первичного обращения пациента и подозрениях на наличие у него сифилиса или же для обнаружения скрытых форм заболевания.
Ложноположительная реакция ЭДС
Основой реакции Вассермана является быстрая выработка в организме антител к возбудителю заболевания.
 Наиболее точно выявить такие вот антитела возможно только лишь при наличии специфического антигена — кардиолипина. Если такие антитела находятся в сыворотке крови, то реакция считается положительной. Однако может случиться и так, что реакция Вассермана будет иметь ложноположительные результаты.
Наиболее точно выявить такие вот антитела возможно только лишь при наличии специфического антигена — кардиолипина. Если такие антитела находятся в сыворотке крови, то реакция считается положительной. Однако может случиться и так, что реакция Вассермана будет иметь ложноположительные результаты.
Связывают это, прежде всего, с тем, что в организме возникает практически парадоксальная реакция, которая проявляется в борьбе организма с его собственными клетками. Именно в этом случае при расшифровке результатов проведенной реакции можно получить такие же липидные антитела, которые встречаются при заболевании сифилисом.
Причины ложной положительной реакции Вассермана
Существует несколько основных причин искажения результатов реакции ЭДС:

- различные вирусные инфекции, к которым можно отнести туберкулез, гепатит и кишечные инфекции;
- заболевания сердца воспалительного характера;
- беременность;
- системные заболевания, к примеру, красная волчанка, склеродермия, дерматозы различного происхождения;
- сахарный диабет;
- тяжелые заболевания крови;
- алкоголизм и наркомания.
Бывают такие случаи, когда ложная положительная реакция через какой-то промежуток времени может стать совершенно отрицательной, даже без проведения больному какого-либо лечения.
Обычно неспицифические серологические реакции в своем большинстве могут быть слабоположительными. Слабоположительный результат реакции Вассермана во многом будет зависеть от чистоты исследуемого материала и соблюдения всех правил проведения данной реакции.
Ложный положительный результат возможно также получить и во время беременности. Все дело в том, что из-за гормональных изменений меняются и некоторые устоявшиеся реакции организма. Поэтому титр антител может быть несколько повышен. В таком случае не стоит сразу впадать в панику. Нужно просто повторно сдать анализ через две недели после предыдущего. Если же диагноз подтвердится, то вполне возможно еще и внутриутробное заражение плода.
В любом случае, если были замечены хоть какие-то симптомы сифилиса, то диагностику заболевания следует проводить незамедлительно. Ведь если вовремя не начать диагностику и лечение такого тяжелого недуга, то можно обречь себя на пожизненное лечение. Тем более, что никто не может гарантировать, что болезнь будет вылечена полностью.
Именно поэтому очень важно не игнорировать симптомы и сразу же обращаться к соответствующему специалисту за квалифицированной помощью. Доктор поможет разобраться с появившимися проблемами и сразу же назначит все необходимые анализы для проведения полной диагностики заболевания.
При этом можно обезопасить себя от повышенного риска развития заболевания или же вовсе исключить его, сделав необходимые обследования, а именно анализ крови на ЭДС или же известной многим реакции микропреципитации Вассермана.
Электрическая медицина — Энергетика и промышленность России — № 12 (176) июнь 2011 года — WWW.EPRUSSIA.RU
Газета «Энергетика и промышленность России» | № 12 (176) июнь 2011 года
Здесь применяется самое современное оборудование, и это произошло во многом за счет активного использования электричества в медицине. Электрические приборы успешно заменяют разные человеческие органы. Вместе с тем, электричество в медицине применялось еще в античные времена.Так, античным ученым уже задолго до нашей эры были известны электрические свойства некоторых видов рыб, и они даже использовались в качестве лечебного средства. В частности, древнегреческий врач Диаскорид ударами от соприкосновения с электрическим угрем лечил подагру и хроническую головную боль. Исцеление электричеством было известно и нашим предкам. Об этом свидетельствуют русские летописи XIV века, где имеется описание диковинных рыб, своим касанием вызывающих лечебное действие.
Сокращение мышц, вызванное касанием электрических скатов, угрей, сомов, свидетельствовало о действии электрического удара. Опыты англичанина Джона Уорлиша доказали электрическую природу удара ската, а анатом Джон Гунтер дал точное описание электрического органа этой рыбы. В дальнейшем интерес к использованию электричества в медицине возрастал. В 1752 году немецкий врач Зульцер опубликовал сообщение о новом, обнаруженном им явлении: касание языком одновременно двух разнородных металлов вызывает своеобразное кислое вкусовое ощущение. Это наблюдение, хотя сам немецкий врач и не подозревал, стало началом важнейших научных направлений – электрохимии и электрофизиологии.
В 1787 году английский врач и физик Адамс впервые создал специальную электростатическую машину для лечебных целей. Ею он широко пользовался в своей медицинской практике и получал положительные результаты, которые можно объяснить и стимулирующим действием тока, и психотерапевтическим эффектом, и специфическим действием разряда на человека. После этого использование электрических разрядов в медицине и биологии получило полное признание.
Кстати, отметился в развитии этого направления и один из идеологов и предводителей Великой Французской революции Жан-Поль Марат. Когда Руанская академия объявила конкурс на лучшую работу по теме: «Определить степень и условия, при которых можно рассчитывать на электричество в лечении болезней», именно ему была присуждена первая премия.
Приборы, продлевающие жизнь
Впрочем, все это – славное прошлое. Сейчас использованием электричества в медицине уже никого не удивишь. Оно каждодневно служит человечеству, спасая жизни и помогая в диагностике и лечении разных болезней.
Возьмем, например, стандартный дефибриллятор, используемый в медицине для электроимпульсной терапии нарушений сердечного ритма. Фактически в каждом фильме про врачей мы наблюдаем, как героическая бригада реанимации кричит: «Разряд, еще разряд» и с помощью этого прибора вытаскивает человека с «того света». Он уже настолько плотно вошел в нашу жизнь, что в Японии дефибрилляторы являются частью обязательного оборудования, которое должно быть в каждом магазине. Мы привыкли к нему, а ведь это прямой пример, как с помощью электричества ежедневно спасаются человеческие жизни. При том, что это изобретение относительно новое: еще в 1950 году лечение фибрилляции сердца осуществлялось только медикаментозно.
Первым предложил использовать электрический ток для воздействия на сердечную мышцу в случае фибрилляции Пауль Золь в 1956 году. Он продемонстрировал первый успешный опыт при операции на открытом сердце и с применением переменного тока напряжением 110 В непосредственно к сердечной мышце. В дальнейшем, в 1959 году, на основании его публикации Бернард Лаун поставил задачу добиться более эффективного и менее травмирующего воздействия электрическим током. Результатом его исследований стала форма одиночного импульса, в дальнейшем известная как «Lown waveform» – одиночный синусоидальный импульс с полупериодом около 5 миллисекунд. В серийном устройстве импульс генерировался разрядом предварительно заряженных до 1000 В конденсаторов через индуктивность и электроды. Продолжая исследования, этот ученый привлек к сотрудничеству инженера Баро Берковича, который по представленным Лауном спецификациям и разработал первый прототип дефибриллятора под названием «кардиовертер» (англ. cardioverter).
Никого не удивишь сейчас и электрокардиостимуляторами – медицинскими приборами, предназначенными для воздействия на ритм сердца. Эти имплантируемые приборы позволяют многим, казалось бы, обреченным людям прожить долгую жизнь. Первый имплантируемый стимулятор, то есть полностью находящийся под кожей, был создан в 1958 году в Швеции (кардиостимулятор Siemens-Elema). Первые стимуляторы были недолговечными: их срок службы составлял от 12 до 24 месяцев.
В России история кардиостимуляции ведет отсчет с 1960 года, когда академик Александр Бакулев обратился к ведущим конструкторам страны с предложением о разработке медицинских аппаратов. И тогда в конструкторском бюро точного машиностроения (КБТМ) – ведущем предприятии оборонной отрасли – начались первые разработки имплантируемых ЭКС. В декабре 1961 года первый российский стимулятор, ЭКС-2 («Москит»), был имплантирован Александром Бакулевым больной с полной атриовентрикулярной блокадой. ЭКС-2 был на вооружении врачей более пятнадцати лет, спас жизнь тысячам больных и зарекомендовал себя как один из наиболее надежных и миниатюрных стимуляторов того периода в мире.
Конечно, современные кардиостимуляторы представляют собой совсем миниатюрные изделия, которые не создают почти никаких проблем своим обладателям. Единственный минус всех этих приборов в том, что их надо подзаряжать, однако последние разработки в этой области позволяют надеяться, что и эта проблема в обозримом будущем будет разрешена.
В частности, удивительный способ получения электричества предложили швейцарские исследователи из Бернского университета прикладных наук. По их мнению, генератором энергии способен стать любой человек. За образец были взяты гидроэлектростанции, где электроэнергия вырабатывается за счет течения реки. По мнению ученых, точно так же в сосуды людей можно установить миниатюрные турбины, которые начнут вырабатывать электричество в результате кровообращения. Предположительно вырабатываемой энергии хватит, чтобы обеспечить функционирование медицинских устройств, внедренных в человеческое тело по показаниям врачей. И ведь это могут быть не только кардио-стимуляторы, но и искусственные органы, датчики, измерительные приборы, сообщающие о состоянии больного врачу, и т. д.
Пока самый эффективный микрогенератор в тестовых условиях сумел произвести энергию мощностью приблизительно 800 мкВт, что настраивает ученых на оптимистичный лад. Впрочем, одновременно швейцарские исследователи опасаются, что турбины в сосудах будут служить фактором образования кровяных сгустков, что вызовет опасность для здоровья и жизни пациента. Поэтому механизм нуждается в дальнейшей доработке, но то, что решение будет найдено, не подлежит сомнению.
Вечная молодость… благодаря электричеству
Ну а если взглянуть в будущее, что еще может дать электричество человеку в этой области? Новые органы вместо старых, электрические протезы и новые глаза – это все то, что явно ожидает человечество в ближайшие десятилетия. Однако, будто этого мало, неугомонные ученые идут все дальше: по их мнению, именно электричество сможет стать альтернативой лазеру в процедурах омоложения и в борьбе со старением кожи.
– Электричество активно используется в медицине, например во время физиотерапевтических процедур, направленных на рост костей, избавление от хронической боли, улучшение слуха, и так далее, – говорит дерматолог Патриция Фаррис из Тулейнского университета, США – В дерматологии мы применяем электричество, чтобы, например, остановить кровотечение после операции. Теперь специалисты изучают возможности электричества в вопросе омоложения кожи.
Первые попытки использовать электричество во время косметологических процедур были направлены на то, чтобы стимулировать мускулы лица. Низкочастотные импульсы увеличивают массу мышц и повышают их тонус, что помогает выработать структуру, поддерживающую упругость кожи, укрепить контур лица. Более эффективная технология для безоперационного лифтинга – это радиочастотные приборы, они доставляют электрическую энергию в глубокие слои кожи. Там она преобразуется в тепло, которое вызывает сокращение мембран клеток и приводит к немедленной подтяжке кожи. Как объясняют врачи, радиочастотные приборы не заменяют традиционные хирургические методы, но дают хороший результат в деле подтяжки контура лица и шеи, области вокруг глаз.
Аппараты последнего поколения используют фракционную технологию, адаптированную от лазеров. Фракционные радиочастоты более эффективны, чем традиционные, потому что провоцируют производство и коллагена, и эластина, замечают специалисты, проводящие подобные исследования в Новом Орлеане. По их мнению, в ближайшем будущем подобные устройства, основанные на электричестве, смогут эффективно доставлять во внутренние слои кожи всевозможные полезные вещества, которые станут эффективно бороться с признаками возраста. В скором времени желание выглядеть на двадцать пять в девяносто лет перестанет быть просто мечтой, а станет обычной реальностью. Так что молодость до старости нам обеспечена, но возможно, что рано или поздно электричество подарит нам и вечную жизнь?
Мощность, Напряжение , Турбины, Электричество , Электроэнергия , Энергия , Кабельная арматура, Машиностроение, Провод, Электростанция, СРО
Биопотенциал — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 19 июня 2018; проверки требуют 2 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 19 июня 2018; проверки требуют 2 правки.Биопотенциал (биоэлектрический потенциал, устар. биоток) — энергетическая характеристика взаимодействия зарядов, находящихся в исследуемой живой ткани, например, в различных областях мозга, в клетках и других структурах.
Измеряется не абсолютный потенциал, а разность потенциалов между двумя точками ткани, отражающая её биоэлектрическую активность, характер метаболических процессов. Биопотенциал используют для получения информации о состоянии и функционировании различных органов.
Разность потенциалов между возбуждённой и невозбуждённой частями отдельных клеток всегда характеризуется тем, что потенциал возбуждённой части клетки меньше потенциала невозбуждённой части. Для ткани разность потенциалов определяется совокупностью потенциалов отдельных клеток.
Разность электрических потенциалов в одних случаях играет очень важную роль для жизнедеятельности организма (Электрический скат), а в других — побочную, являясь следствием биохимических превращений.
Потенциал действия и потенциал покоя[править | править код]
Потенциалом действия называют потенциал, возникающий при возбуждении ткани. Обычно он быстро достигает своего максимума (за ~0,1—10 миллисекунд), а затем более медленно (миллисекунды — секунды) снижается до нуля.
Потенциал покоя — потенциал, существующей между средой, в которой находится клетка, и её содержимым.
Потенциал повреждения — потенциал между повреждённой и не повреждённой частями ткани. Повреждённая часть ткани получает отрицательный потенциал по отношению к неповреждённой.
Напряжение, создаваемое мышечной или нервной тканью, меньше напряжения, создаваемого отдельным волокном, вследствие шунтирующего действия внеклеточных жидкостей или соединительных оболочек. При регистрации биопотенциалов между электродами, отводящими потенциал, обычно находится не одно волокно, а целая система мышечных или нервных волокон. Измеряемая величина ЭДС при этом остается примерно той же, что и у одиночного волокна, но сопротивление источника ЭДС (сопротивление ткани) уменьшается. Так, сопротивление одного сантиметра одиночного нервного волокна составляет несколько десятков МОм, а сопротивление одного сантиметра нервного ствола — десятки кОм.
Регистрация потенциалов действия производится наружными электродами (двухполюсное отведение и соответствующей ему двухфазный потенциал действия).
Медицинская диагностика[править | править код]
Электростимуляторы[править | править код]
Наглядные проявления биопотенциалов в природе[править | править код]
У некоторых животных в организме существуют специализированные клетки, способные создавать, для защиты или нападения, высокий потенциал. Образуемая в этом случае ЭДС может достигать нескольких сотен вольт:

